Understanding the Importance of Compression Therapy in VTE Prevention (Compreendendo a importância da terapia de compressão na prevenção de TEV)
Quando temos uma pequena ferida, muitas vezes elogiamos a capacidade do nosso sangue de coagular para proteger a ferida e evitar mais perda de sangue. No entanto, quando o sangue começa a coagular no lugar e na hora errada, as consequências podem mudar a vida, e até mesmo ser fatais. A cada ano, coágulos sanguíneos nas veias profundas causam extremo sorimento a milhões de pessoas. Neste artigo, analisamos profundamente os coágulos sanguíneos, suas causas e como o Sistema de Compressão Ativa Flowtron pode ajudar a evitar a condição.
"Há uma estimativa de dez milhões de casos de tromboembolismo venoso (TEV) por ano em todo o mundo. É uma condição com risco de vida que pode ter um custo significativo para prestadores de cuidados intensivos e sistemas de saúde", diz Henrik Runnerström, Diretor Global de Gerenciamento de Categoria de Produtos, Prevenção de TEV da Arjo.
Cerca de 30% dos pacientes morrerão dentro de 30 dias após o desenvolvimento do TEV, enquanto 25% das mortes inesperadas em pacientes são diagnosticadas com embolia pulmonar na autópsia1.
Cerca de um terço dos pacientes com trombose venosa profunda (TVP) desenvolvem síndrome pós-trombótica, uma condição que causa sofrimento, inchaço e dor1. Para 25 por cento desses pacientes2, a ulceração crônica resultante está associada a custos substanciais do tratamento contínuo3.
Henrik continua: "Além de todo o sofrimento humano, o alto número de casos de TEV se traduz em uma carga de custo significativa para prestadores de cuidados intensivos e sistemas de saúde."
O que é o TEV?
Tromboembolismo venoso (TEV) é o termo coletivo que inclui trombose venosa profunda (TVP) e embolia pulmonar (EP). A TVP ocorre quando um coágulo sanguíneo se forma em uma veia profunda, mais comumente na perna, enquanto uma EP pode ocorrer se o coágulo se soltar e se deslocar para os pulmões, bloqueando parte ou todo o suprimento de sangue.
A embolia pulmonar é uma condição potencialmente fatal4. Embora o diagnóstico e o tratamento precoces de TEV possam levar à recuperação, complicações de longo prazo podem resultar em tratamento e sofrimento por toda a vida.
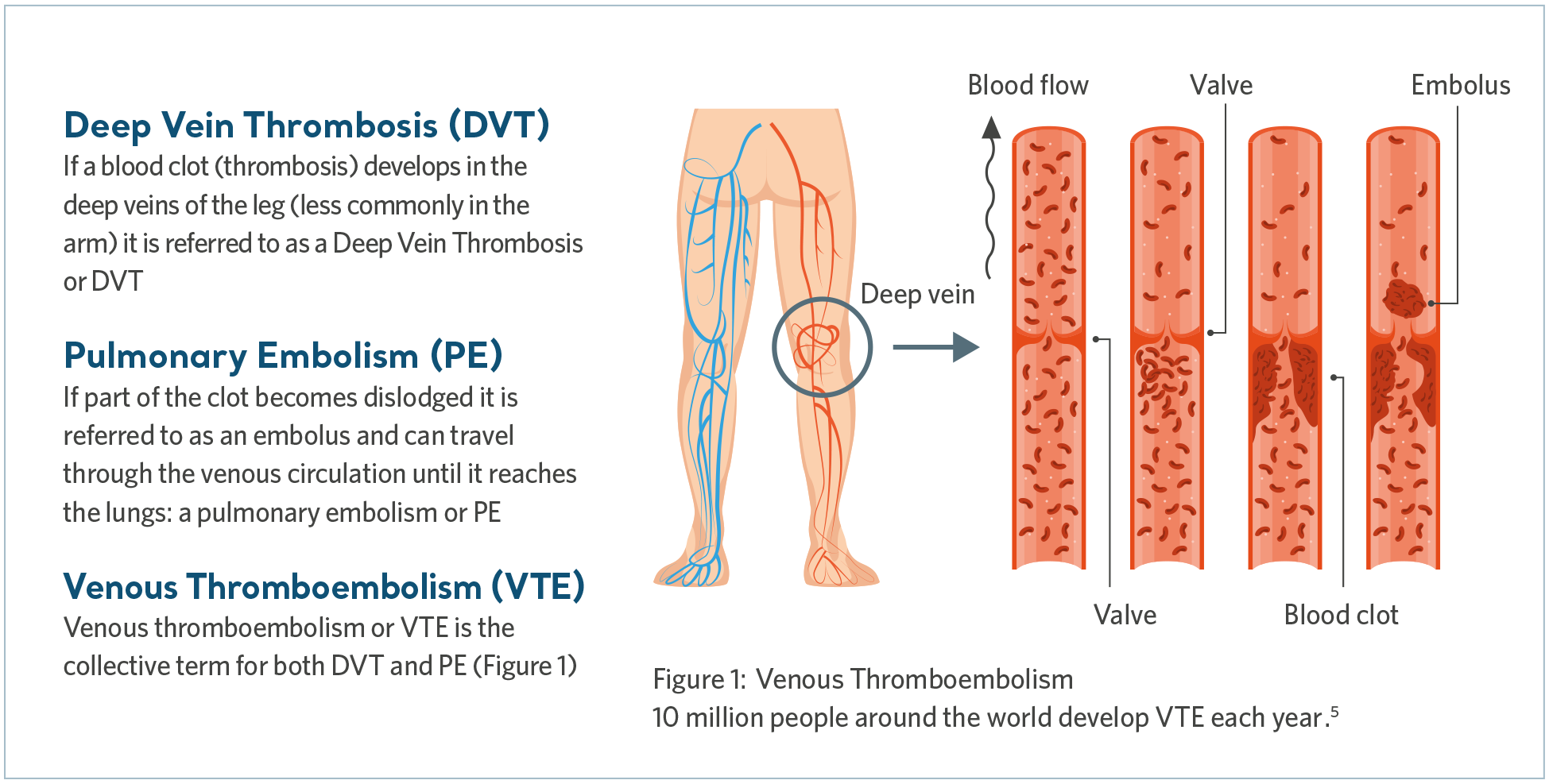
O que causa o TEV?
O TEV é desencadeado quando vários fatores de risco, coletivamente descritos como "Tríade de Virchow", inclinam o equilíbrio da homeostase, levando à formação de coágulos.6 Vamos examinar cada elemento que compõe a Tríade de Virchow.
Tríade de Virchow
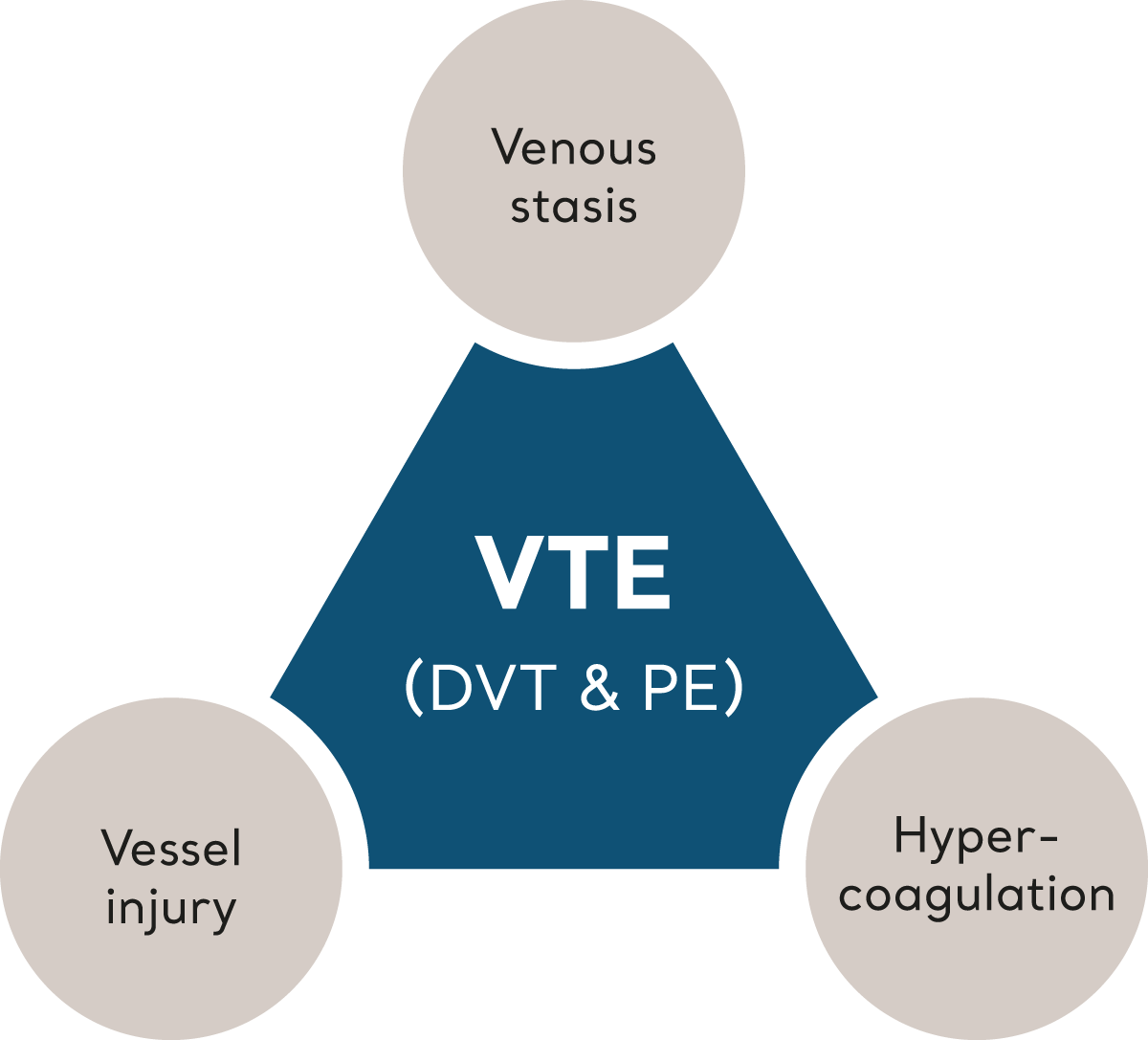
Estase venosa
As circunstâncias que fazem o fluxo sanguíneo desacelerar (estase) nas veias profundas aumentam o risco de TEV. A imobilidade, talvez devido à idade, fragilidade ou descanso prescrito no leito, é um fator de risco claro.
A obstrução física dos vasos profundos, seja devido a forças externas ou pressão de tumores e linfonodos, também é um dos fatores, assim como as TVPs anteriores.
Hipercoagulação
Alterações na densidade e química do sangue podem aumentar a tendência de coagulação sanguínea. Isso está associado a condições como desidratação simples até hipóxia, malignidade, trauma, terapia hormonal, doença inflamatória sistêmica e predisposição genética.
Lesões dos vasos
Podem ocorrer lesões por trauma acidental ou por meio de intervenções médicas, como procedimentos cirúrgicos ou invasivos. Uma vez que a lesão ocorre, uma série de eventos fisiológicos normais inicia a adesão plaquetária e a eventual formação de um coágulo sanguíneo; esse mecanismo protetor veda o dano e inicia o processo de cicatrização. Às vezes, no entanto, esse processo é exagerado ou inadequado.
Quem está em risco de TEV?
Pacientes cirúrgicos são um grupo de risco específico7 pois a cirurgia em si causa o maior aumento do risco, devido ao anestésico (hipercoagulabilidade), relaxantes musculares (estase) e intervenção cirúrgica
(danos aos vasos). Também está claro que pacientes hospitalizados não cirúrgicos apresentam alto risco de TEV.
Henrik Runnerström diz: "Existem inúmeros fatores que contribuem para o TEV e, mesmo que a condição seja frequentemente associada a pessoas imobilizadas e idosos, ela também pode ocorrer em indivíduos aparentemente saudáveis, em forma e atléticos."
O ex-jogador de hóquei de elite Stefan Elvenes, da Suécia, é um exemplo disso. Alguns meses após se aposentar do hóquei no gelo - após uma carreira de 22 anos no nível mais alto da Suécia e Dinamarca - ele percebeu um inchaço na parte de trás de sua perna esquerda.
"Quando o médico me disse que era um coágulo sanguíneo, eu não conseguia acreditar. Eu tinha apenas 37 anos e ainda estava muito em forma. Eu não deveria ter algo assim", diz Stefan.
Após saber que pessoas mais jovens e atléticas também podem ter coágulos, Stefan foi tratado com sucesso com diluentes sanguíneos. No entanto, três semanas após parar de tomar o medicamento, ele sofreu um grave ataque de pânico.
"Na minha cabeça, interromper a medicação significava risco de ter outro coágulo sanguíneo. Isso provavelmente desencadeou meus ataques de pânico", diz Stefan. "Eu fiquei emocionalmente mal durante muito tempo. Mas a terapia regular com um psicólogo ajudou a me livrar dos medos. Hoje, estou mais tranquilo com isso."
Veja a história de Stefan aqui
Prevenção de TEV
A profilaxia farmacológica como os diluentes sanguíneos com os quais Stefan foi tratado é uma maneira de lidar com o TEV. As estratégias preventivas também envolvem vários métodos mecânicos, como a Compressão Pneumática Intermitente (CPI) e as Meias de Compressão Graduada (MCG) passiva.
A CPI é uma intervenção bastante bem estabelecida e comprovada, com uma base de evidências convincentes e poucos efeitos colaterais - e é indicada para uso em uma ampla faixa de pacientes hospitalizados em risco de TEV.
O objetivo da CPI é impulsionar o sangue das veias mais profundas através da insuflação e esvaziamento intermitentes de uma perneira conectada a uma bomba elétrica.
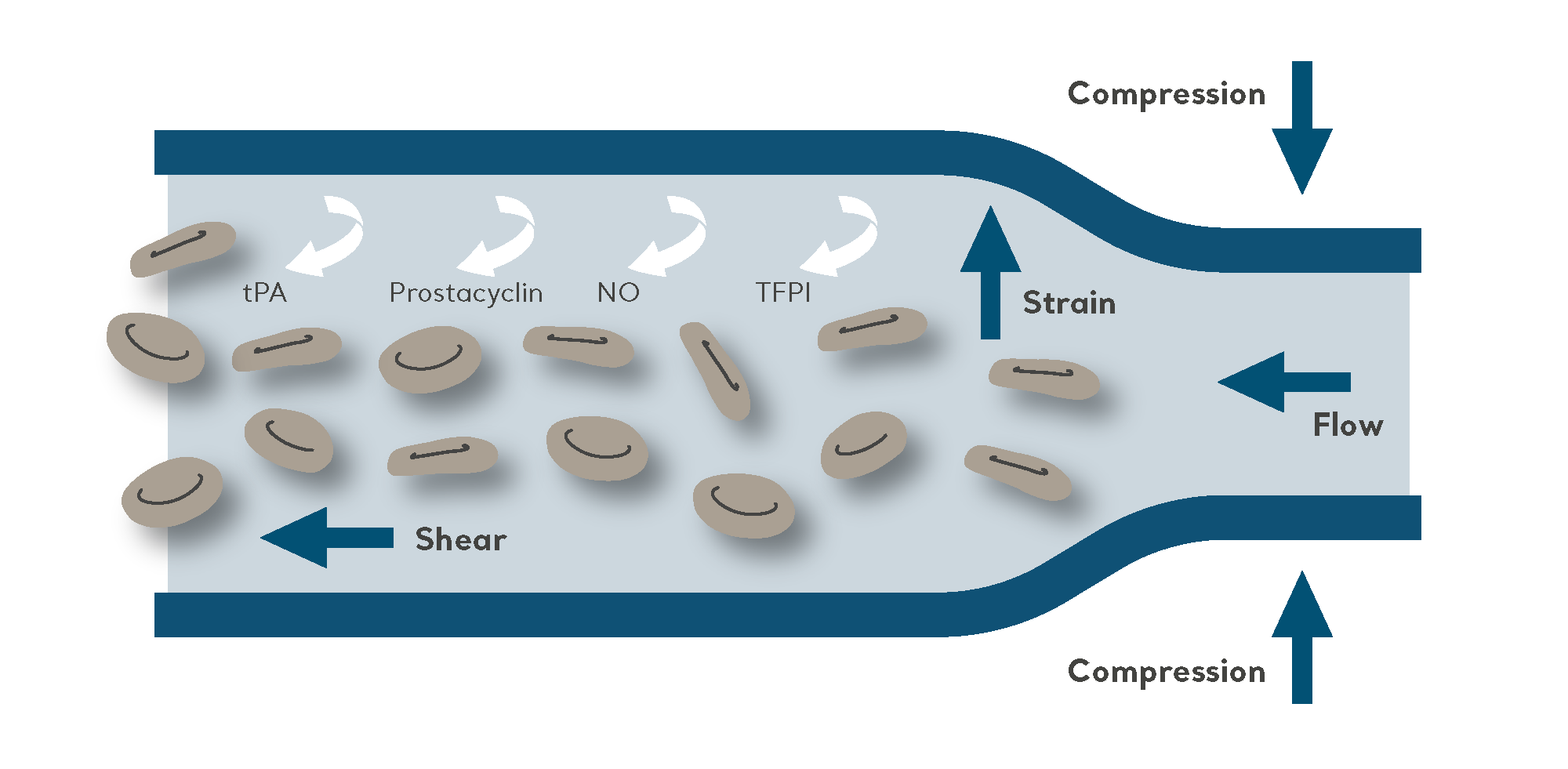
Como um método mecânico não invasivo de profilaxia de TEV, a CPI é eficaz quando empregada como uma modalidade de prevenção única, como em pacientes com alto risco de sangramento. Também é muito comumente utilizada em combinação com profilaxia farmacológica para pacientes de alto risco (para reduzir ainda mais o risco de TEV).
Um parceiro confiável para o uso da CPI na área de prevenção de TEV
Desde a década de 1970, estudos sobre TEV demonstraram claramente o benefício protetor associado à CPI nas veias profundas da perna. Desde então, a Arjo tem sido fundamental no desenvolvimento de sistemas de CPI fáceis de serem utilizados e clinicamente eficazes para auxiliar instalações em todo o mundo. A linha do Sistema de Compressão Ativa (SCA) Flowtron foi projetada para abordar a eficácia clínica por meio de conforto, facilidade de uso e relação custo-benefício.
A Arjo também se dedica a melhorar a qualidade dos cuidados dos pacientes e a auxiliar os profissionais de saúde a combaterem a trombose venosa profunda e a embolia pulmonar.
"Nosso compromisso vai além do fornecimento de bombas e perneiras incluídas em nosso Sistema de Compressão Ativa Flowtron. Queremos diferenciar a Arjo da concorrência, sendo um parceiro que adiciona serviços e conhecimento valioso à nossa oferta", diz Henrik Runnerström.
Ele continua: "Mesmo que os profissionais de saúde estejam cientes dos riscos, eles podem não ter tempo, treinamento ou recursos necessários para otimizar suas estratégias de prevenção. Entender esses desafios é a base para desenvolver nossos serviços e programas de treinamento, projetados para aumentar a capacidade de prevenir e tratar o TEV."
Sistema de Compressão Ativa Flowtron - uma verdadeira solução plug-and-play
A solução da Arjo, o Sistema de Compressão Ativa Flowtron, usa uma bomba pneumática para inflar perneiras ao redor do pé, panturrilha, coxa ou uma combinação dos três.
Henrik diz, "Ao imitar a ação da bomba muscular da panturrilha, a CPI aumenta a circulação sanguínea nas veias profundas e ajuda a evitar que o sangue coagule. Trata-se de uma terapia bem estabelecida e comprovada, com uma base de evidências convincentes."

A bomba Flowtron ACS900 (imagem acima) oferece compressão uniforme e sequencial por meio de uma variedade de tipos de perneiras. O reconhecimento automático de perneiras SmartSenseTM (imagem abaixo), junto com o início de um botão, fazem do Flowtron uma verdadeira solução Plug and Play.
"A flexibilidade reduz a necessidade de vários modelos de bombas nas instalações de cuidados", diz Henrik. "O sistema é fácil de configurar e operar, e a bateria integrada permite a terapia ininterrupta mesmo quando a bomba não está conectada a uma tomada elétrica."
Ele acrescenta: "Junto com nossa linha de perneiras, o sistema é confortável para o paciente, conveniente para o profissional de saúde e clinicamente eficaz no fornecimento de compressão pneumática intermitente - ajudando a contribuir para melhor conformidade de todos os envolvidos no atendimento ao paciente."
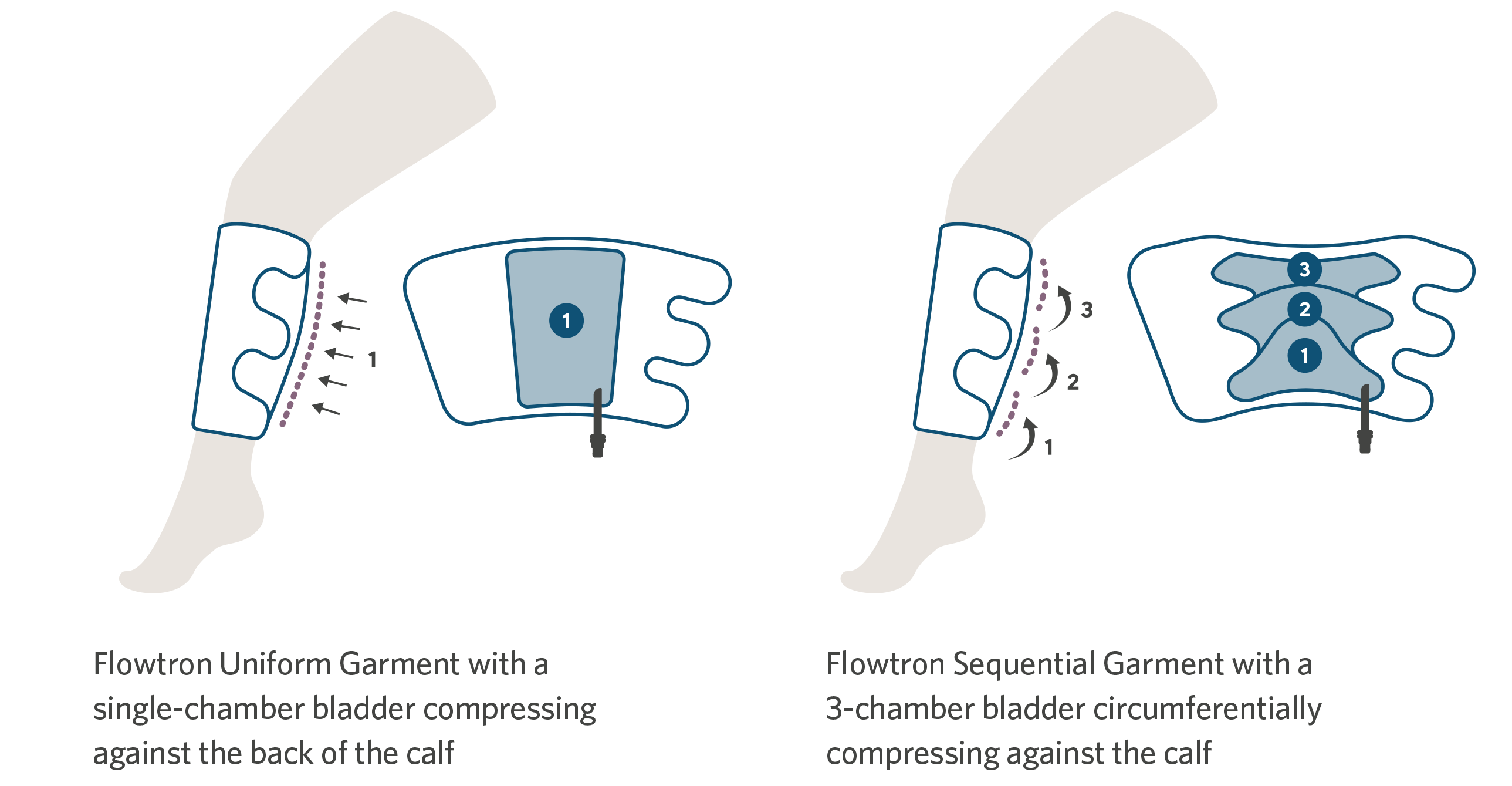
Para conveniência, existe uma opção de perneiras Flowtron nas versões para panturrilha ou coxa que oferecem compressão sequencial ou uniforme, disponíveis em uma variedade de tamanhos, desde pequenas até bariátricas. A perneira (sapatilha) para pé está disponível em tamanho regular ou grande. Uma combinação de diferentes perneiras pode ser utilizada de forma simultânea. A escolha da perneira depende simplesmente da preferência do médico.
Henrik Runnerström explica: "As diretrizes internacionais recomendam que a terapia ocorra continuamente por 18-24 horas por dia8. Estudos mostram uma conexão direta entre o nível de conforto e a disposição dos pacientes em usar perneiras por períodos mais longos9. Nosso objetivo é melhorar o conforto do paciente utilizando tecidos respiráveis, que ajudam a manter o paciente seco e fresco, permitindo a passagem de calor e umidade."
Saiba mais sobre o Sistema de Compressão Ativa Flowtron aqui
Flowtron CPI - dados clínicos
Testes laboratoriais
Muitos dos estudos investigativos iniciais que sustentam a Compressão Pneumática Intermitente como uma forma genérica de profilaxia de TEV foram conduzidos com a utilização de antecessores da linha Flowtron contemporânea. Embora a tecnologia tenha sido atualizada, os princípios de design subjacentes, como pressão de ciclo, taxa de insuflação e intervalos de ciclo, permanecem os mesmos.
Entre os estudos que demonstram o efeito antitrombótico e profibrinolítico da CPI, as principais descobertas sugerem que a CPI diminui a propensão à formação de coágulos. Além disso, a CPI também aumenta a supressão da formação de coágulos e os rompe quando começam a se formar.7
As principais descobertas desses estudos foram que a CPI diminui a propensão à formação de coágulos, além de aumentar a supressão de sua formação e rompê-los quando começam a se formar.
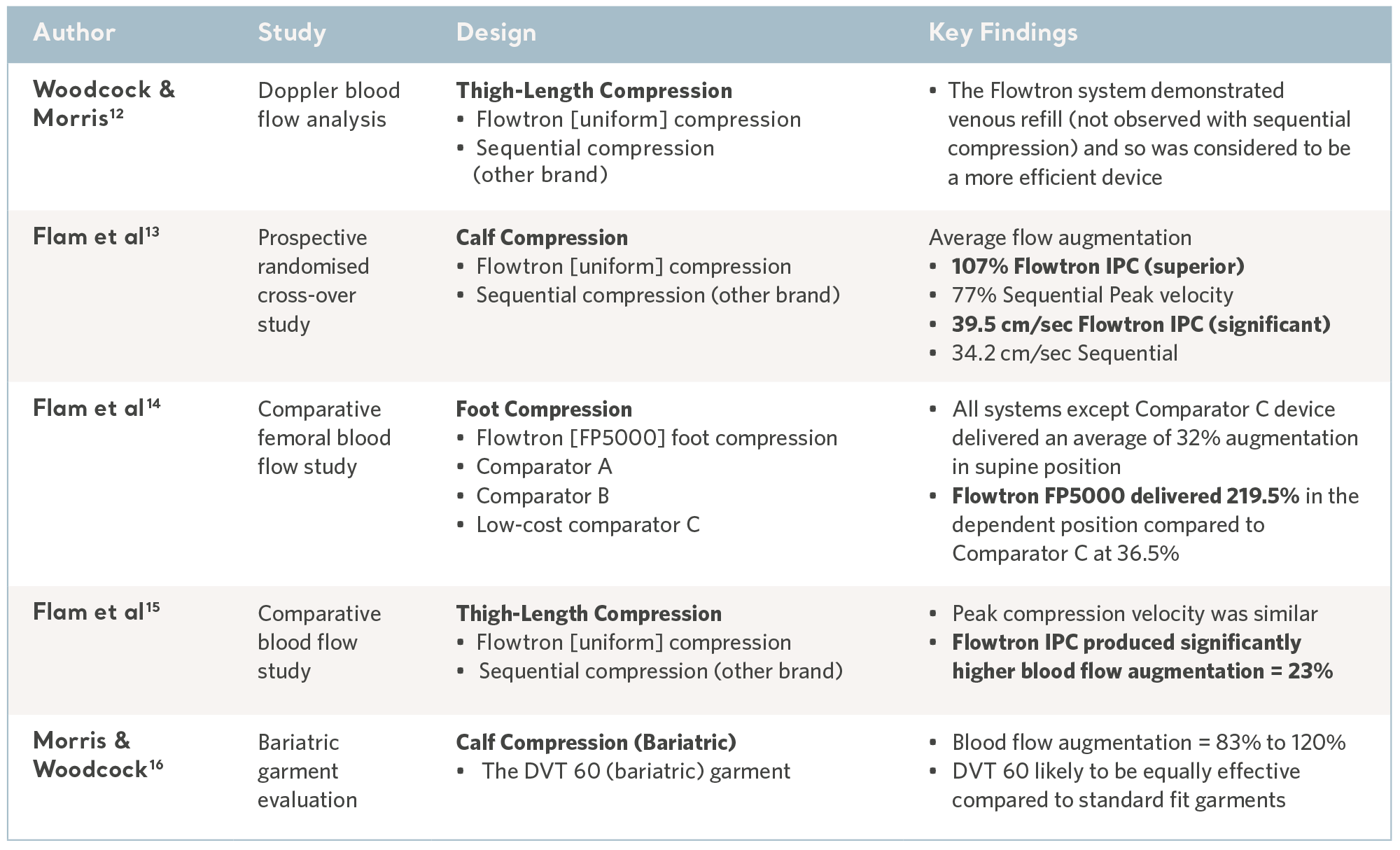
Estudos comparativos de fluxo sanguíneo
A reversão da estase venosa é fundamental para a prevenção, e a linha do Flowtron IPC foi submetida a uma série de testes laboratoriais comparativos que demonstraram consistentemente resultados favoráveis 10,11. Consulte a tabela a seguir.
Evidências laboratoriais
Eficácia clínica
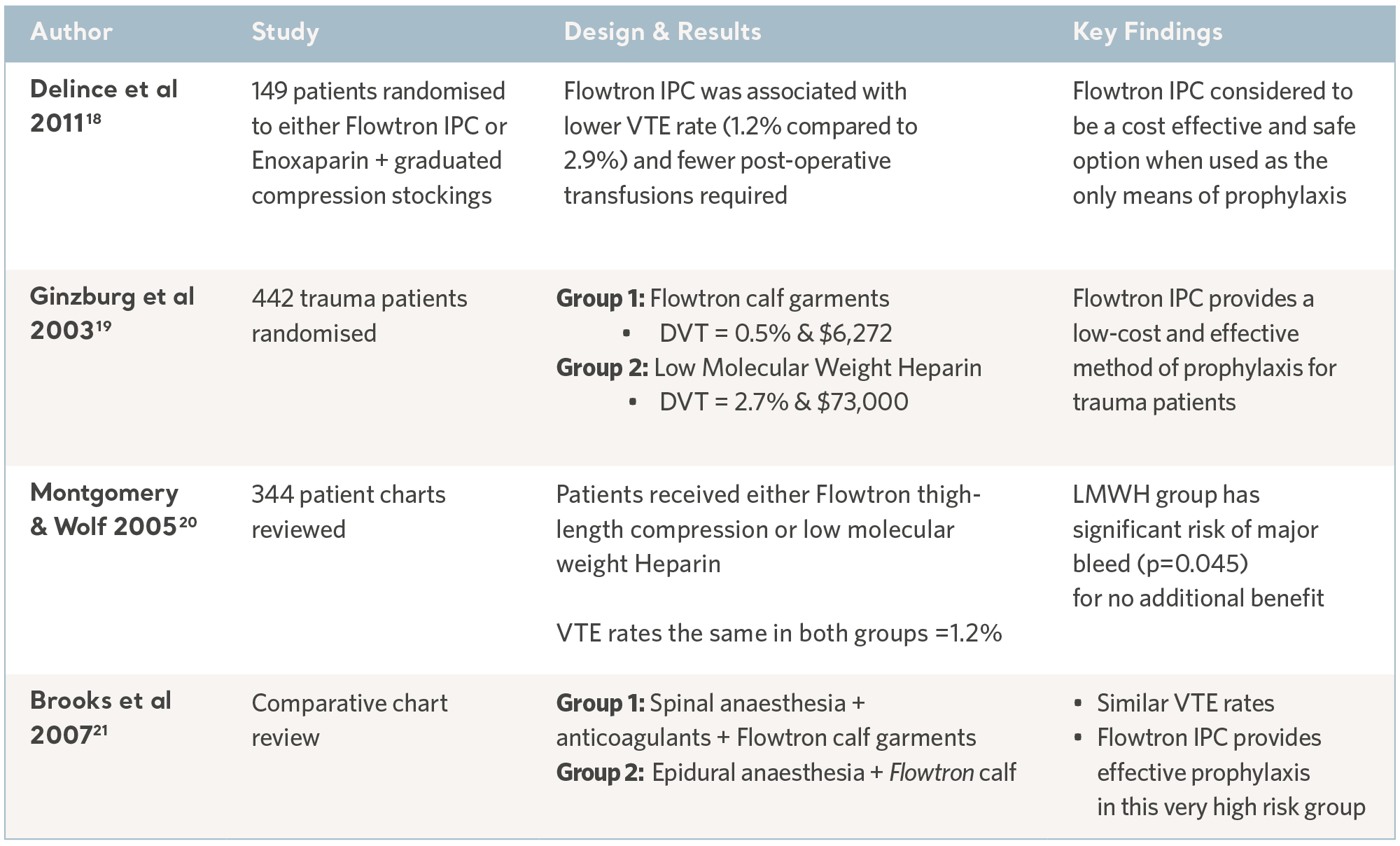
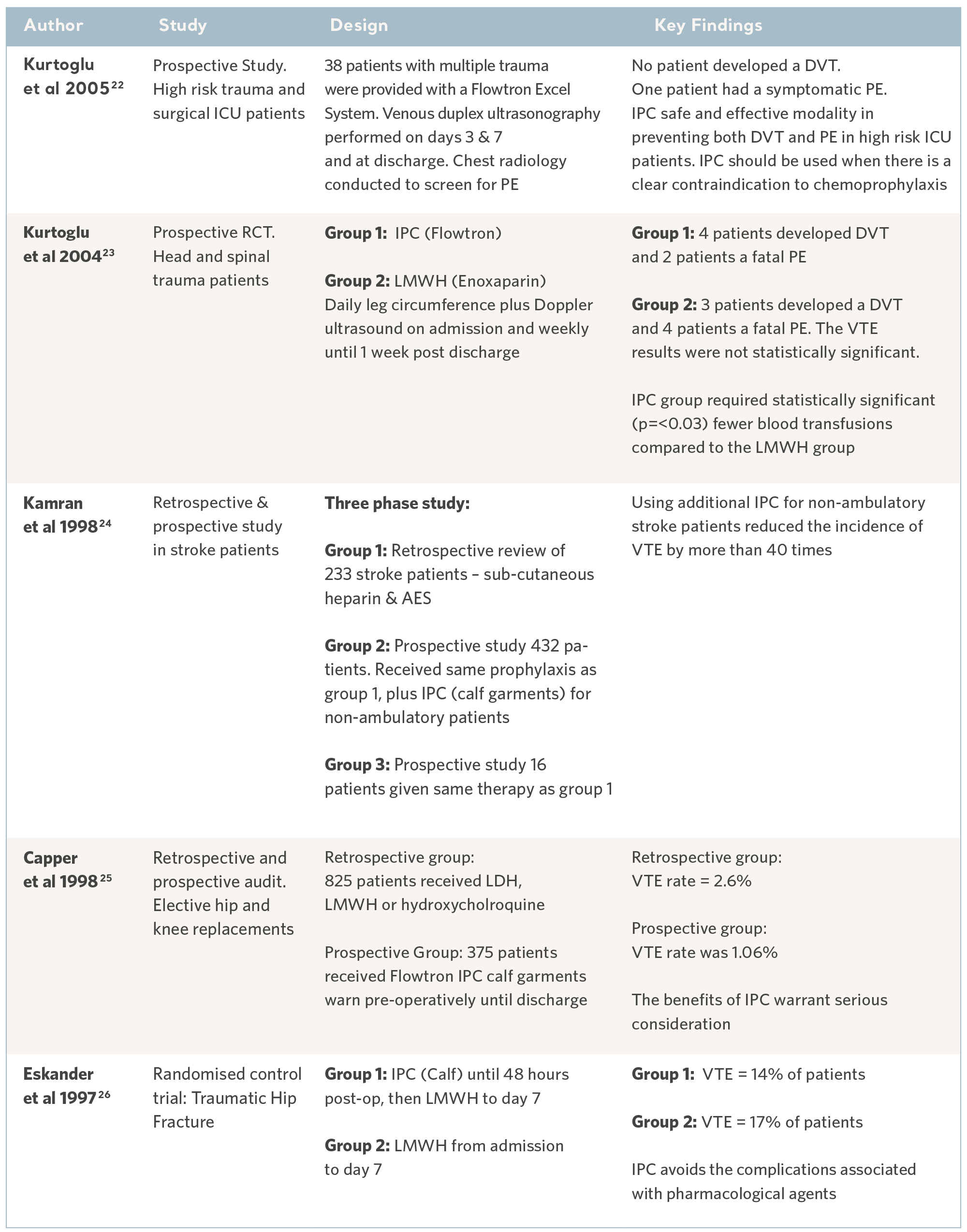
Nos últimos 30 anos, especialistas independentes conduziram uma série de estudos clínicos. Os indivíduos foram recrutados nas populações de pacientes de maior risco e em uma variedade de especialidades clínicas. Os resultados demonstraram, de forma consistente, a capacidade profilática da faixa do Flowtron CPI quando utilizado com, ou no lugar de, outros métodos de profilaxia. Embora a CPI agora seja amplamente aceita como uma forma válida de profilaxia, esses estudos legados continuam a ter valor17. Consulte as tabelas a seguir.
Estudos de resultados clínicos do Flowtron
Evidências do Flowtron em grupos de especialidades
Evidências de CPI de meta-análise e revisões sistemáticas
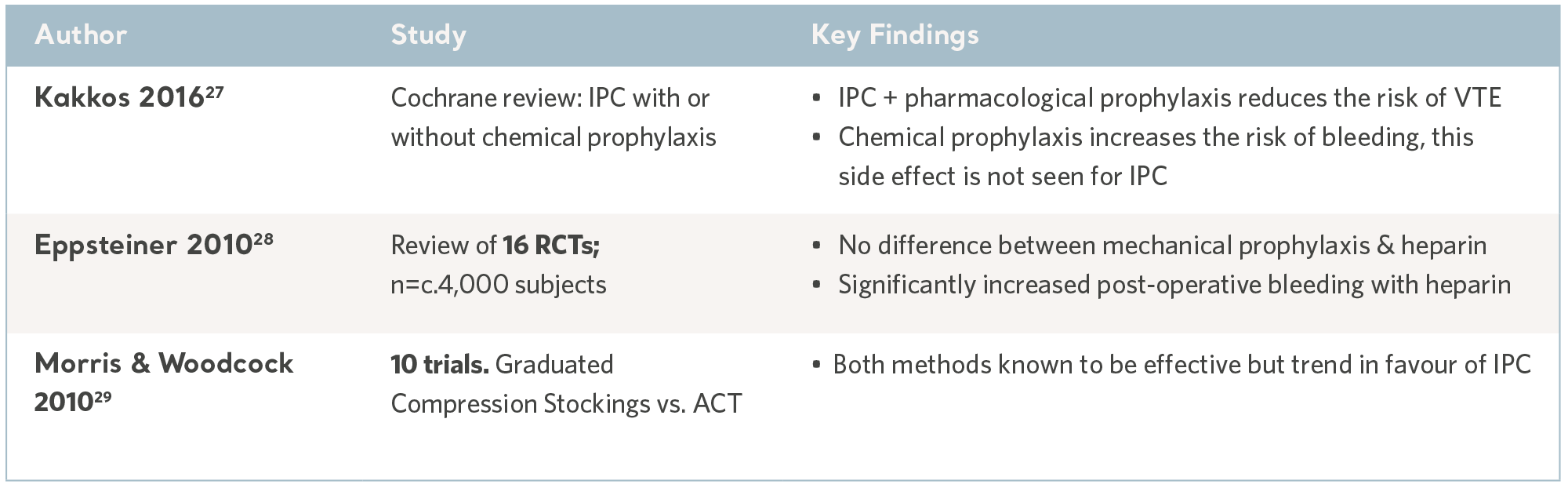
Como em todas as intervenções preventivas, a CPI somente é eficaz se utilizada com o paciente certo no momento certo, e isso significa identificar pacientes em risco antes que ocorra um incidente de TEV.
Ao mesmo tempo, deve-se considerar o risco de efeitos colaterais, especialmente o risco de hemorragia associada ao uso de anticoagulantes.
Meta-análise e revisões sistemáticas, em que várias fontes de evidências são combinadas para determinar a utilidade clínica geral da CPI, são fontes úteis de informações e podem orientar a prescrição.
Como uma extensão da revisão sistemática, a publicação de diretrizes nacionais e internacionais de práticas clínicas traduz a pesquisa robusta e contemporânea em recomendações distintas; as lacunas de conhecimento são preenchidas por painéis de consenso internacionais. Embora a redação varie, as recomendações são amplamente consistentes e todas aceitam a CPI como uma intervenção eficaz e segura. Consulte a tabela a seguir.
Evidências da CPI a partir de revisões sistemáticas
Conveniência
Como em qualquer método de profilaxia, a CPI é benéfica apenas quando é administrada corretamente e tolerada pelos pacientes que a utilizam; conforto e usabilidade são considerações-chave e a concordância pode variar.30
Em um ambiente clínico movimentado, o dispositivo se beneficia de uma interface de usuário intuitiva e recursos de segurança adequados para minimizar o risco de danos. Alguns desses aspectos foram avaliados em testes de usabilidade e por meio de avaliações de tecnologia independentes; esses recursos incluem segurança, qualidade e facilidade de uso, além da relação custo-benefício. Consulte a tabela a seguir.
Evidência de estudos de usabilidade 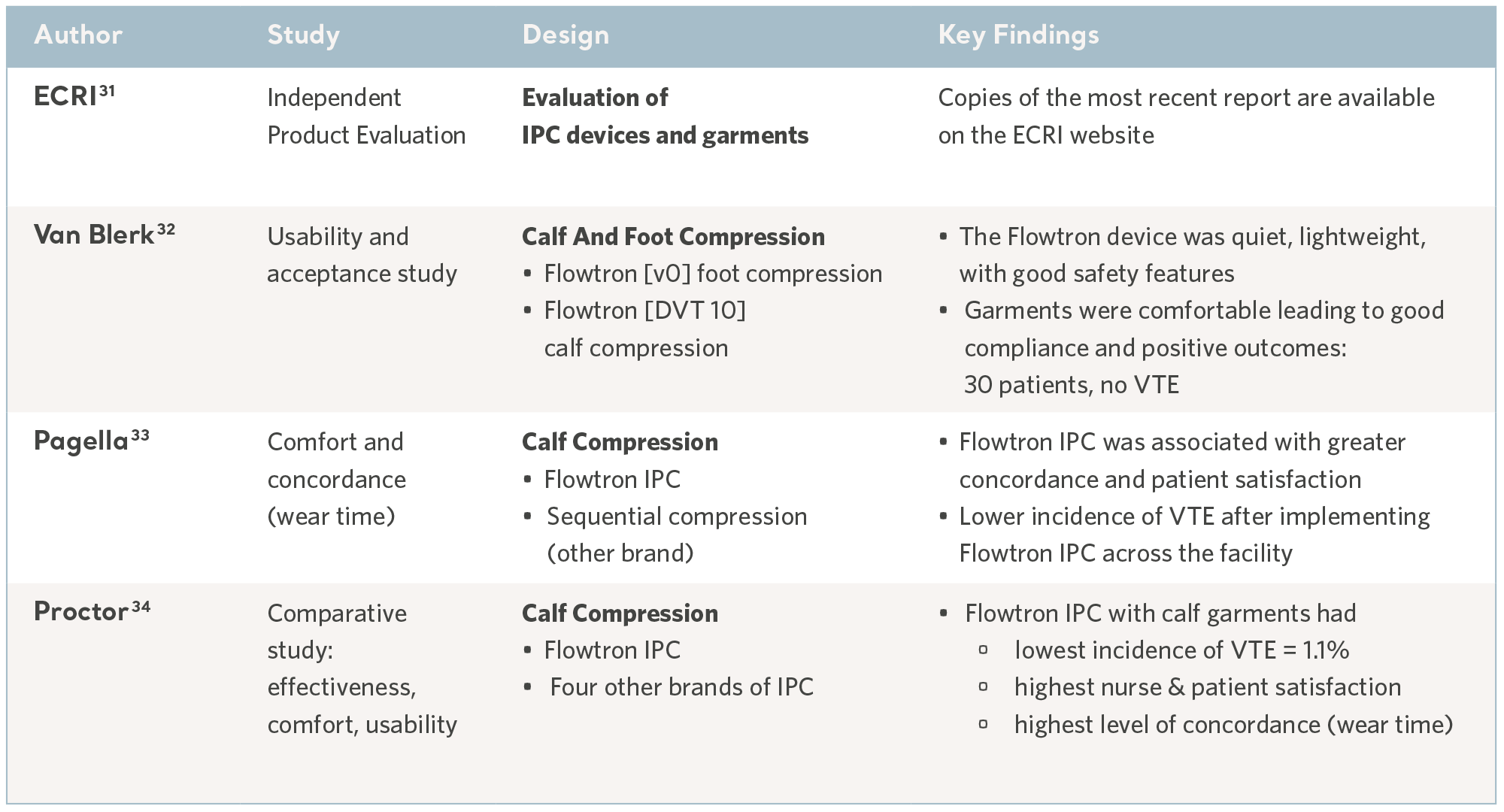
Leia mais sobre dados clínicos referentes ao Flowtron IPC
Referências
1- Beckman MG, Hooper WC, Critchley SE et al. Venous thromboembolism: a public health concern. Am J Prev Med. 2010; 38(4): S495-501.
2- Nelzen O, Bergqvist D, Lindhagen A. Leg ulcer etiology - a cross sectional population study. J Vasc Surg. 1991; 14: 557-64 cited in Nicolaides A, Fareed J, Kakkar A et al. Prevention and treatment of venous thromboembolism - International Consensus Statement. International Angiology. 2013; 32(2): 111-260.
3- Ruppert A, Steinle T, Lees M. Economic burden of venous thromboembolism: a systematic review. J Med Econ. 2011; 14(1): 65-74
4- Prevention and treatment of venous thromboembolism. Heart.org. https://www.heart.org/en/health-topics/venous-thromboembolism/prevention-andtreatmentof-venous-thromboembolism-vte. Último acesso em dezembro de 2019.
5- Jha AK, Larizgoitia I, Audera-Lopez C et al. The global burden of unsafe medical care: analytic modelling of observational studies. BMJ Qual Saf 2013; 22: 809-15.
6- Reitsma PH, Versteeg HH, Middeldorp S. Mechanistic view of risk factors for venous thromboembolism. Arteriosclerosis, thrombosis and vascular biology. 2012; 32(3): 563-8.
7- Nicolaides A, Fareed J, Kakkar A et al. Prevention and treatment of venous thromboembolism - International Consensus Statement. International Angiology. 2013;32(2): 111-260.
8- Guyatt GH, AKL EA, Crowther M et al. Sumário Executivo: Antithrombotic Therapy and Prevention of Thrombosis. 9th edition. American College of Chest Physicians. Evidence-Based Clinical Practice Guidelines. Chest. 2012; 141(2):7S-47S.
9- Pagella P, Cipolle M, Sacco E et al. A randomised trial to evaluate compliance in terms of patient comfort and satisfaction of two pneumatic compression devices. Orthop Nurs. 2007; 26(3):169-74.
10- Morris RJ, Giddings JC, Ralis HM, et aL. Haematological and haemodynamic comparison of the Kendall AV Impulse™ and the Arjo [Huntleigh] FP5000 Intermittent Pneumatic Foot Compression System. Arjo Clinical Report 2003.
11- Westrich G, Specht LM, Sharrock NE et al. Venous haemodynamics after total knee arthroplasty: evaluation of active dorsal to plantar flexion and several mechanical compression devices. The Journal of Bone & Joint Surgery. 1998; 80B(6): 1057-1066.
12- WoodcockJPandMorrisRJ.TheeffectoftheKendallSCDTMandArjo[Huntleigh]DVT30 garments on femoral and popliteal vein blood flow measurements. Arjo Clinical Report. 2002.
13- Flam E, Berry S, Coyle A et al. Blood flow augmentation of intermittent pneumatic compression systems used for the prevention of deep vein thrombosis prior to surgery. The American Journal of Surgery. 1996; 171(3): 312-315.
14- Flam E, Nackman G, Tarantino D et al. Intermittent pneumatic compression devices of the foot: a comparison of various systems on femoral vein blood flow velocity augmentation in the v supine and dependent, non-weight bearing positions. Arjo Clinical Report 2000.
15- Flam E, Berry S, Coyle A et al. DVT prophylaxis: comparison of two thigh high intermittent pneumatic compression systems. Presented at the meeting of the American College of Surgeons, San Francisco. 1993.
16- Morris RJ and Woodcock JP. Intermittent pneumatic compression for bariatric patients – the DVT60 compression garment. Arjo Clinical Report 2003.
17- Falck-Ytter Y, Francis CW, Johanson NA et al. Antithrombotic Therapy and Prevention of Thrombosis, 9th edition: ACCP Evidence Based Clinical Practice Guidelines: Prevention of VTE in Orthopedic Surgery Patients. Chest. 2012; 141: S2.
18- Delince P. RCT of intermittent pneumatic compression (IPC) versus low molecular weight heparin (LMWH) plus anti-embolic stockings (AES) in the prevention of venous thromboembolism during elective hip and knee surgery. Am. Ass. Orth. Surg. Conference 2011.
19- Ginzburg E, Cohn S, Lopez J et al. Randomised clinical trial of intermittent pneumatic compression and low molecular weight heparin in trauma. British Journal of Surgery. 2003; 90: 1338- 1344.
20- Montgomery JS and Wolf JS (2005). Venous Thrombosis Prophylaxis for Urological Laparoscopy: Fractionated Heparin versus Sequential Compression Devices. The Journal of Urology. 2005; 173: 1623-1626.
21- Brooks PJ, Keramati M, Wickline A . Thromboembolism in patients undergoing total knee arthroplasty with epidural analgesia. Journal of Arthroplasty. 2007; 22(5): 641-643.
22- Kurtoglu M, Guloglu R, Ertekin C et al. Intermittent pneumatic compression in the prevention of venous thromboembolism in high-risk trauma and surgical ICU patients. Turkish Journal of Trauma & Emergency Surgery. 2005; 11(1): 38-42.
23- Kurtoglu M, Yanar H et al. Venous thromboembolism prophylaxis after head and
spinal trauma: Intermittent pneumatic compression devices versus low molecular weight heparin. World Journal of Surgery. 2004; 28(8): 807-811.
24- Kamran SI, Downey D and Ruff RL. Pneumatic sequential compression reduces the risk of deep vein thrombosis in stroke patients. Neurology. 1998; 50(6): 1683- 1688.
25- Capper C. External pneumatic compression therapy for DVT prophylaxis. British Journal of Nursing. 1998; 7(14): 851-854.
26- Eskander M, Limb D, Stone M et al. Sequential mechanical and pharmacological thrombo prophylaxis in the surgery of hip fractures. International Orthopaedics. 1997; 21: 259-261.
27- KakkosSK, Caprini JA, Geroulakos G, et al.Combined intermittent pneumatic leg compression and pharmacological prophylaxis for prevention of venous thromboembolism. Cochrane Database of Systematic Reviews. Wiley & Sonds. 2016; 9. www.cochranelibrary.com
28- Eppsteiner RW, Shin JJ, Johnson J, van Dam RM. Mechanical compression versus heparin therapy in postoperative and post trauma patients: a systematic review and meta-analysis. World Journal of Surgery. 2010; 34(1): 10-19.
29- Morris RJ, Woodcock JP. Intermittent pneumatic compression or graduated compression stockings for deep vein thrombosis prophylaxis? A systematic review of direct clinical comparisons. Annals of Surgery. 2010; 251(3): 393-6.
30- Elpern E, Killeen K, Patel G, Senecal PA. Original Research: The Application of Intermittent Pneumatic Compression Devices for Thromboprophylaxis. AJN The American Journal of Nursing. 2013 Apr 1;113(4):30-6
31- ECRI Institute. March 2017 https://www.ecri.org/Pages/default.aspx
32- Van Blerk D. Evaluating an Intermittent Compression System for Thromboembolism Prophylaxis. Professional Nurse. 2004; 20(4): 48-49.
33- Pagella P, Cipolle M, Sacco E et al. A randomised trial to evaluate compliance in terms of patient comfort and satisfaction of two pneumatic compression devices.
Orthopaedic Nursing. 2007; 26(3): 169-174.
34- Proctor MC, Greenfield LJ, Wakefield TW et al. A clinical comparison of pneumatic compression devices: the basis for selection. Journal of Vascular Surgery. 2001; 34(3): 459-464.